Applikationswege in der Therapie der Multiplen Sklerose – monoklonale Antikörper im Fokus
4 PHARMAKOKINETIK, PHARMAKODYNAMIK UND SICHERHEIT MONOKLONALER ANTIKÖRPER IN DER MS-THERAPIE
4.2 WIRKMECHANISMEN UND ANWENDUNG
Monoklonale Antikörper nehmen im Repertoire der MS-Therapien mittlerweile eine bedeutende Rolle ein; darunter stellen die Anti-CD20-Antikörper die größte Gruppe dar. Der folgende Abschnitt gibt einen Überblick über die Anwendung und die jeweiligen Wirkmechanismen der aktuell zur Behandlung der MS zugelassenen Antikörper. Eine Zusammenfassung ist in Tabelle 2 dargestellt.
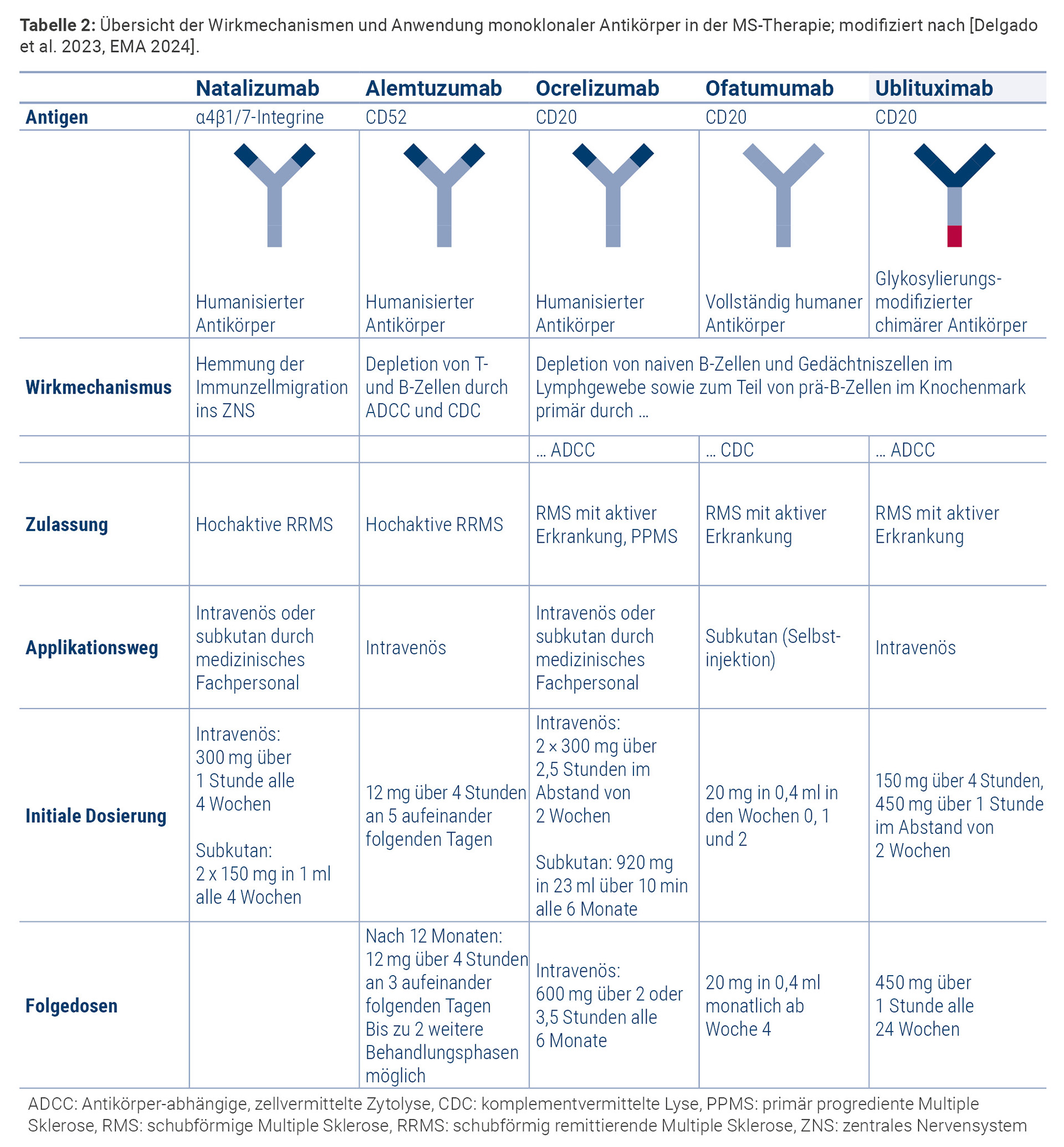
Bei Alemtuzumab handelt es sich um einen humanisierten monoklonalen Anti-CD52-Antikörper. Eine hohe Expression des Glykoproteins CD52 findet sich auf der Zelloberfläche von Lymphozyten. Daneben exprimieren Eosinophile, Monozyten/Makrophagen und dendritische Zellen CD52 in geringerem Ausmaß. Die Bindung von Alemtuzumab induziert die Depletion dieser Zellen durch Antikörper-abhängige, zellvermittelte Zytolyse (ADCC) sowie komplementvermittelte Lyse (CDC) (siehe Abbildung 1) [Krajnc et al. 2022]. Im Jahr 2013 wurde Alemtuzumab von der EMA zur Therapie der hochaktiven RRMS zugelassen. Die Anwendung erfolgt in zwei Behandlungsphasen mit zwölfmonatigem Abstand, wobei in der ersten bzw. zweiten Phase 12 mg/Tag an fünf bzw. drei aufeinander folgenden Tagen über vier Stunden intravenös infundiert werden. Eine Erweiterung um bis zu zwei zusätzliche Behandlungsphasen mit zwölfmonatigem Abstand und je drei Behandlungstagen ist möglich [EMA 2024].
Die neueren Antikörpertherapien Ocrelizumab, Ofatumumab und Ublituximab sind gegen das CD20-Antigen gerichtet und verfügen damit über einen ähnlichen Wirkmechanismus: die Depletion von CD20+-Lymphozyten. CD20 wird in erster Linie von B-Zellen, genauer den prä-B-Zellen im Knochenmark sowie den naiven B-Zellen und Gedächtniszellen im Lymphgewebe exprimiert, nicht jedoch von hämatopoetischen Stammzellen und langlebigen Antikörper-produzierenden Plasmazellen. Zudem wurde eine Untergruppe der CD3+-T-Zellen identifiziert, die ebenfalls CD20 exprimiert und folglich von den Antikörpern depletiert wird. Die klinische Bedeutung ist jedoch noch nicht vollständig geklärt. Die unterschiedlichen Anti-CD20-Antikörper binden verschiedene Epitope des Antigens und induzieren die B-Zell-Depletion über mehrere unterschiedlich stark ausgeprägte Mechanismen: ADCC, CDC und zu einem geringeren Anteil durch direkten Zelltod (Abbildung 1) [de Sèze et al. 2023]. Ocrelizumab, Ofatumumab und Ublituximab sind zur Behandlung der RMS mit aktiver Erkrankung zugelassen und nehmen inzwischen eine bedeutende Rolle in der Therapie der MS ein. So machten sie in den USA im Jahr 2022 bereits die Hälfte aller Neuverordnungen bei Menschen mit MS aus [IQVIA Incorporated 2023a, IQVIA Incorporated 2023b].
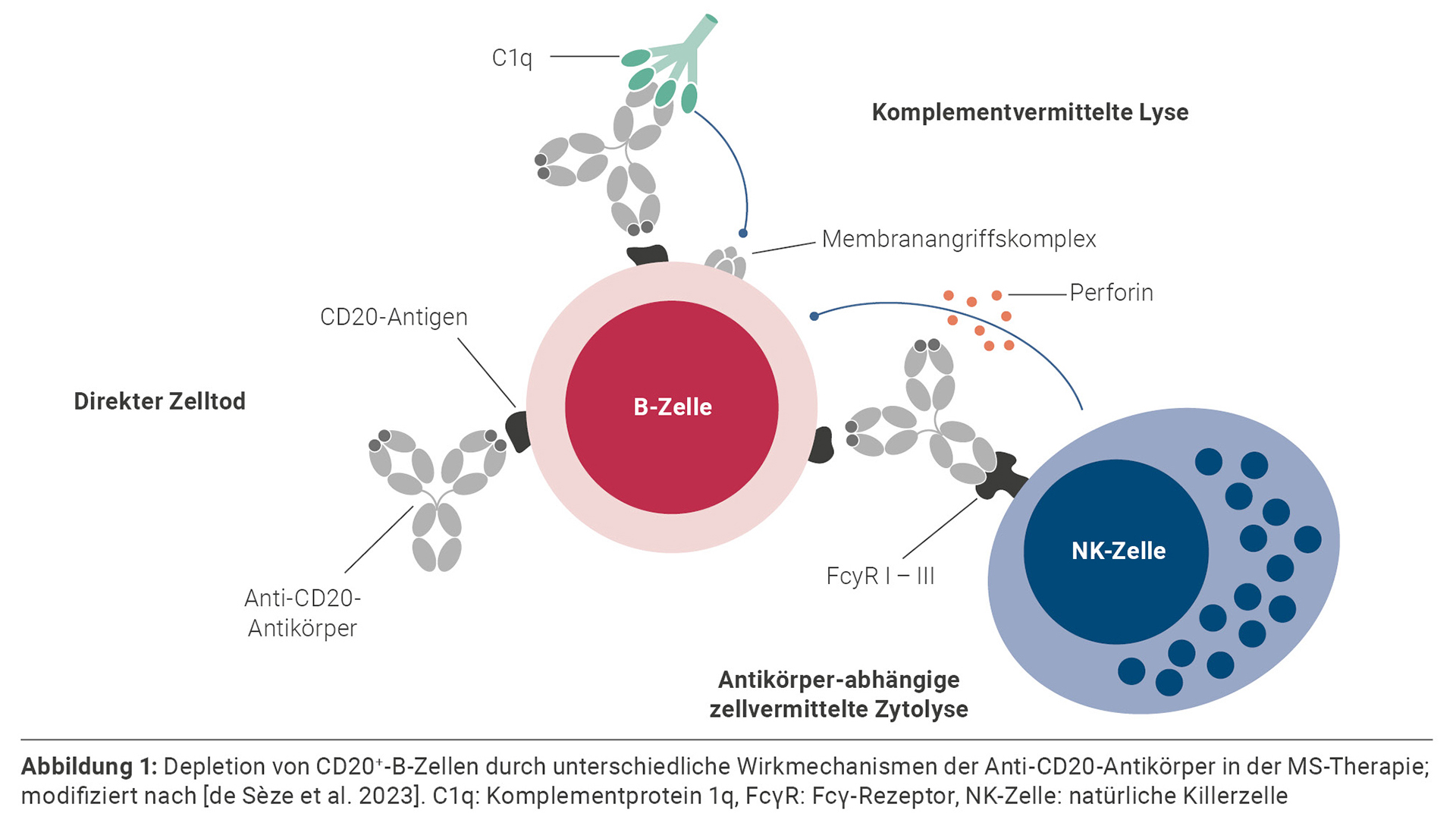
Der erste Anti-CD20-Antikörper in der MS-Therapie war der humanisierte monoklonale Antikörper Ocrelizumab. Er bindet den großen extrazellulären Loop von CD20 an den Aminosäuren 165 – 180 und wirkt primär über ADCC [de Sèze et al. 2023]. Ocrelizumab ist neben der RMS mit aktiver Erkrankung auch zur Behandlung der PPMS zugelassen. Die Therapie wird zunächst mit zwei Startdosen à 300 mg per intravenöser Infusion über ca. 2,5 Stunden im Abstand von zwei Wochen begonnen und mit 600 mg über 2 oder 3,5 Stunden alle sechs Monate fortgesetzt. Alternativ kann Ocrelizumab von einer medizinischen Fachkraft subkutan verabreicht werden. Hierfür wird eine Dosis von 920 mg in einem Volumen von 23 ml über zehn Minuten injiziert, wobei nicht zwischen einer Initialdosis und Folgedosen unterscheiden wird [EMA 2024].
Ofatumumab ist der einzige vollständig humane Anti-CD20-Antikörper und bindet sowohl den großen als auch den kleinen Loop der extrazellulären Domäne an den Aminosäuren 74 – 80 und 145 – 161 [de Sèze et al. 2023]. Die B-Zell-Depletion wird primär über CDC erreicht und es wird angenommen, dass dies der Grund für die bessere Wirksamkeit bei geringeren Dosen und damit die Eignung für eine niedrig dosierte subkutane Applikation ist [Delgado et al. 2023]. Zu Beginn der Behandlung werden Initialdosen von 20 mg subkutan in den Wochen 0, 1 und 2 appliziert, ab Woche 4 wird Ofatumumab monatlich verabreicht [EMA 2024].
Mit der Zulassung im Jahr 2023 ist der chimäre Antikörper Ublituximab der neuste Wirkstoff für die MS‑Therapie. Er bindet die Aminosäuren 158 – 159 und 168 – 171 des großen extrazellulären Loops und zeichnet sich durch eine modifizierte Glykosylierung des Fc-Fragments mit einer erhöhten Affinität für den Fcγ‑Rezeptor aus. Dadurch werden die Zielzellen überwiegend mittels ADCC depletiert [de Sèze et al. 2023]. Die initiale Ublituximab-Dosis beträgt 150 mg und wird über einen Zeitraum von vier Stunden intravenös infundiert. Anschließend wird die Dosis auf 450 mg erhöht und die Infusionsdauer auf ca. eine Stunde verkürzt, wobei die zweite Dosis im Abstand von zwei Wochen und weitere Dosen alle 24 Wochen verabreicht werden [EMA 2024].
Rituximab ist ebenfalls ein chimärer Anti-CD20-Antikörper, der in der MS-Therapie eingesetzt wird. Da die Anwendung jedoch off-label erfolgt, geht diese Fortbildung nicht näher auf den Wirkstoff ein.